Hluboká mozková stimulace (anglicky: Deep Brain Stimulation - DBS) představuje moderní a vysoce efektivní neuromodulační terapii spočívající v trvalé elektrické stimulaci vybraných jader v hloubi mozku.
Tenká stimulační elektroda je do vybraného jádra na každé straně hlavy zavedena stereotakticky skrze malý otvor v lebce a pomocí spojovacího kablíku podkožně spojena s programovatelným neurostimulátorem umístěným v podkoží podklíčkové oblasti.
Efekt terapie je založen na schopnosti stimulace měnit komunikaci mezi různými oblastmi mozku, které se podílejí na vzniku příznaků konkrétní nemoci. Hluboká mozková stimulace ale žádnou chorobu nevyléčí, pouze účinně tlumí její symptomy.
Hluboká mozková stimulace je standardně indikována u vybraných pacientů s Parkinsonovou nemocí, v terapii třesu, a u některých dystonických syndromů. U pacientů s Parkinsonovou nemocí je potřeba tuto terapii indikovat včas, tzn. spíše v časnějších stádiích onemocnění než výrazně pokročilých, kdy se už mohou vyskytovat příznaky, které tuto léčbu zcela vylučují.
Zatím výjimečně se hluboká mozková stimulace využívá u Tourettova syndromu a případně dalších onemocnění spojených s mimovolnými pohyby. Ke zhodnocení, zda je tato terapie v daném případě vhodná, procházejí u nás všichni pacienti vícestupňovým indikačním procesem, který zahrnuje neurologické, psychiatrické, neuropsychologické a neuroradiologické vyšetření, viz dále.
Každý pacient by si na první návštěvu na našem pracovišti měl s sebou přinést doporučení od svého ošetřujícího lékaře, neurologa, se zprávou, která shrnuje dosavadní průběh onemocnění a veškerou terapii, kterou pacient užíval. U každého pacienta na první konzultaci hodnotíme:
průběh daného neurologického onemocnění, vč. jeho motorických a nemotorických projevů, event. přítomnost symptomů, které do obrazu příslušné nemoci nepatří
dosavadní terapii a účinky medikace
provádíme klinické neurologické vyšetření
zvažujeme další onemocnění (vysoký krevní tlak, léky nebo stavy spojené se sníženou srážlivostí krve atd.), která by mohla ovlivnit průběh operace a následné léčby
plánujeme další vyšetření a návštěvy.
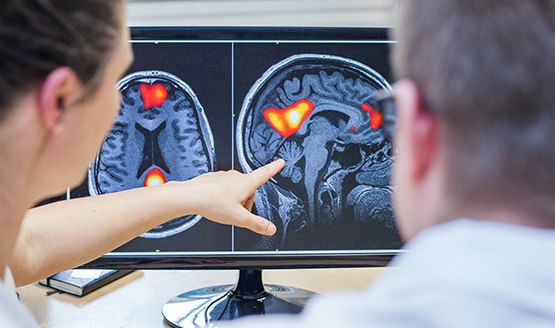
Pacienty, u kterých uvažujeme o implantaci hluboké mozkové stimulace, čekají po předchozím naplánování tato vyšetření:
psychiatrické vyšetření ke zhodnocení eventuální přítomnosti duševního onemocnění nebo příznaku, které by mohlo průběh terapie narušit
magnetickou rezonanci mozku ke zhodnocení strukturálních a funkčních změn mozku, kam stimulační elektrodu implantujeme
neuropsychologické vyšetření ke změření kognitivní rezervy
některé pacienty po dohodě 2-3 dny hospitalizujeme k podrobnějšímu zhodnocení onemocnění a odpovídavosti na terapii.
Operační zákrok probíhá na oddělení stereotaktické a funkční neurochirurgie Nemocnice Na Homolce v Praze. Pacienti s Parkinsonovou nemocí jsou během operace ve stavu bez dopaminergních léků (tzv. OFF stav), tak abychom mohli co nejlépe posoudit účinek stimulace již během zavádění elektrody.
Operace začíná ráno po nasazení stereotaktického rámu a provedení předoperační magnetické rezonance mozku, a trvá přibližně 4-6 hodin. Implantace elektrod do mozku se děje v lokální anestézii, během níž pacient spolupracuje s přítomnými lékaři při testování účinků stimulace.
Zavedení neurostimulátoru podkožně do podklíčkové oblasti a jeho napojení na elektrody se provádí následně již v celkové anestézii, a to buď rovnou po zavedení elektrod, nebo za další dny. Pouze menšina operací je u vybraných pacientů prováděna rovnou od začátku v celkové anestézii. Průměrná celková doba hospitalizace je 5 dnů.
Hluboká mozková stimulace je spojena s určitými riziky, která plynou z operačního zákroku, z přítomnosti cizorodého materiálu v těle nebo účinku stimulace na mozek. Mezi nejčastější komplikace patří krvácení v místě implantované elektrody (cca 2-4%).
Přítomnost cizorodého materiálu v těle je spojeno s rizikem vzniku infekce, jak v oblasti elektrody, tak v oblasti implantovaného neurostimulátoru v podkoží. Poškodit se může i vlastní implantovaný systém (hardware), např. překroucením spojovacího kablíku mezi elektrodou a stimulátorem.
Mezi nejčastější nežádoucí efekty vlastní stimulace patří např. nárůst tělesné hmotnosti, zhoršení řeči či výkonnosti v některých neuropsychologických testech. Většina komplikací je přechodných a řešitelných.
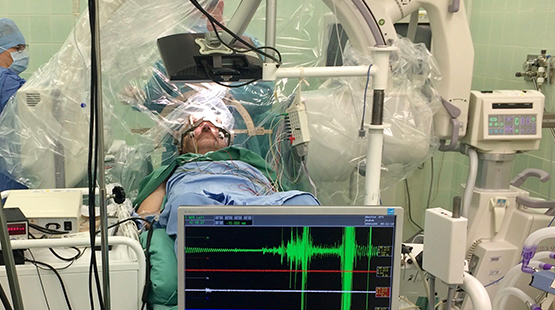
Zahájení vlastní léčby pomocí hluboké mozkové stimulace se většinou provádí za měsíc od implantace elektrod. Ambulantní kontrola, při které poprvé nastavujeme stimulaci, trvá přibližně 4 hodiny, protože testujeme účinnost jednotlivých kontaktů elektrody na každé straně mozku a zjišťujeme nejvhodnější místo a parametry stimulace.
Dosažení optimálního nastavení stimulace se většinou nepovede hned při prvním nastavení, ale vyžaduje určitý čas, někdy až několik měsíců, během nichž pacient chodí častěji na pravidelné kontroly. Po optimálním nastavení pacienta bývá odstup jednotlivých návštěv na našem pracovišti průměrně 3 až 9 měsíců.
Řada studií na větších souborech pacientů jasně prokázala u různých onemocnění indikovaných k hluboké mozkové stimulaci (Parkinsonova nemoc, třes, dystonie) jednoznačně lepší účinnost hluboké mozkové stimulace a vyšší kvalitu života oproti pacientům výhradně léčených pomocí léků.
U jednotlivce ale umíme velikost účinku stimulace předpovídat pouze částečně a závisí i na dalších faktorech, např. typu choroby, věku, umístění stimulující elektrody v příslušném jádře apod. Hluboká mozková stimulace také neovlivňuje vlastní vývoj a eventuální progresi onemocnění.
Například, u pacientů s Parkinsonovou nemocí se tak po určité době mohou vyskytnou příznaky, na které tato léčba není účinná. Patří mezi ně mj. poruchy chůze a zhoršení posturální stability, potíže s polykáním a rozvoj kognitivního deficitu.
Neurologická klinika 1.lékařské fakulty University Karlovy ve spolupráci s Nemocnicí Na Homolce byla prvním pracovištěm v České Republice, kde se tyto výkony začali v roce 1998 provádět. Každý rok naše pracoviště indikuje a implantuje zhruba 30-40 pacientů.
Problematika hluboké mozkové stimulace je moderním a rychle se rozvíjejícím se oborem. Významnou součástí naší práce je proto i výzkum jak účinků hluboké mozkové stimulace, tak funkční architektury struktur, do kterých se elektrody implantují.
Výzkum je velmi důležitý pro hlubší pochopení efektů stimulace na mozek i pro dokonalejší péči o naše pacienty. Získané výsledky publikujeme v odborné zahraniční literatuře.
Výzkumné aktivity nepředstavují pro pacienti žádné přídatné zdravotní riziko, jsou zcela dobrovolné a pacient může účast v nich kdykoli odmítnout.